Che cos’è la Mielite?
La Mielite è una patologia infiammatoria del midollo spinale, che può colpire sia la porzione bianca che quella grigia che lo compongono, provocando conseguenze anche molto gravi sulla mobilità del paziente.
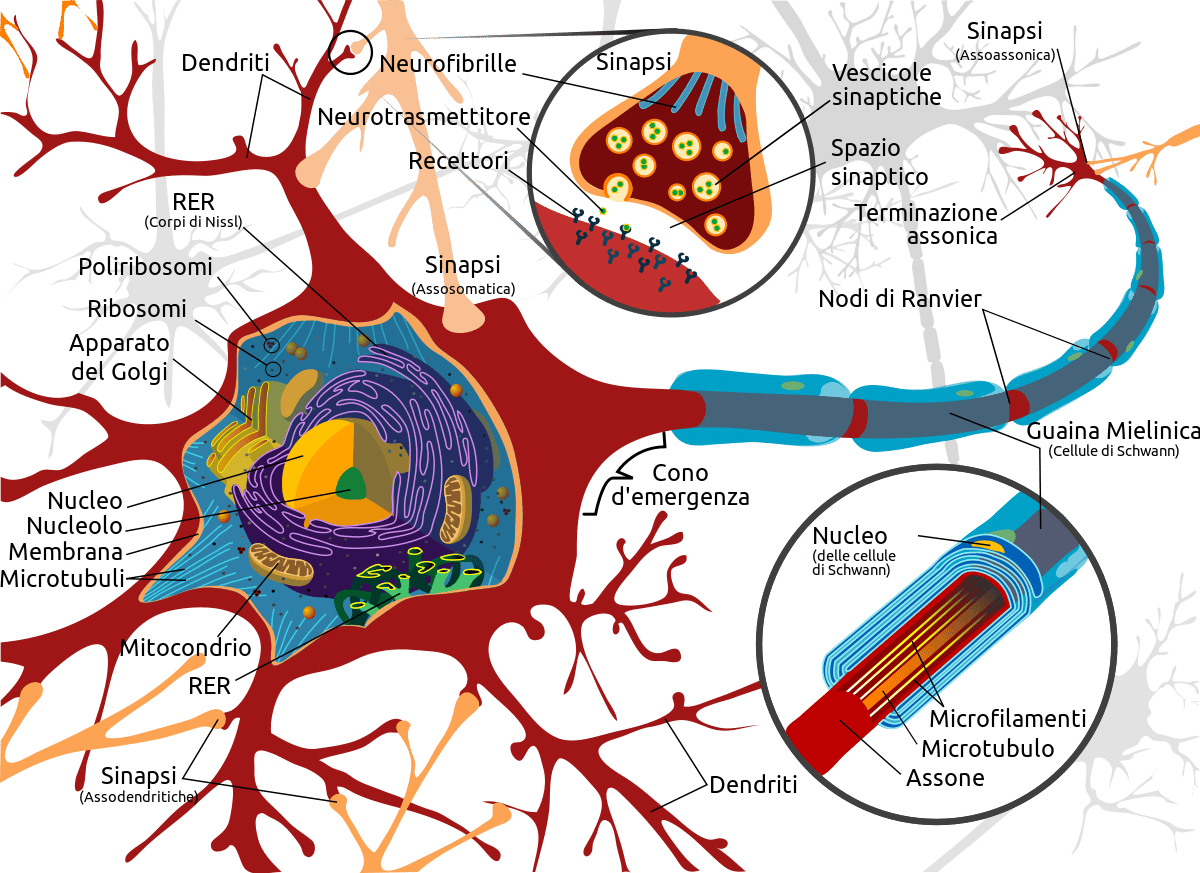
Con questo termine si indicano tutti i processi flogistici a carico di neuroni privi di mielina (sono quelli presenti a livello della sostanza grigia) oppure la mielina stessa (per quelli della sostanza bianca).
La mielina, infatti, è il rivestimento lipidico degli assoni neuronali della porzione bianca del midollo spinale.
Causata da agenti infettanti di natura batterica oppure virale, da infezioni parassitarie, fungine, da malattie autoimmuni o anche da scorrette pratiche vaccinali, questa sindrome appartiene alle malattie neurologiche.
Il sistema nervoso centrale è costituito dall’encefalo e dal midollo spinale, due strutture anatomiche formate da un insieme di neuroni che si dispongono in modo stratificato, dando origine alla sostanza bianca e alla sostanza grigia.
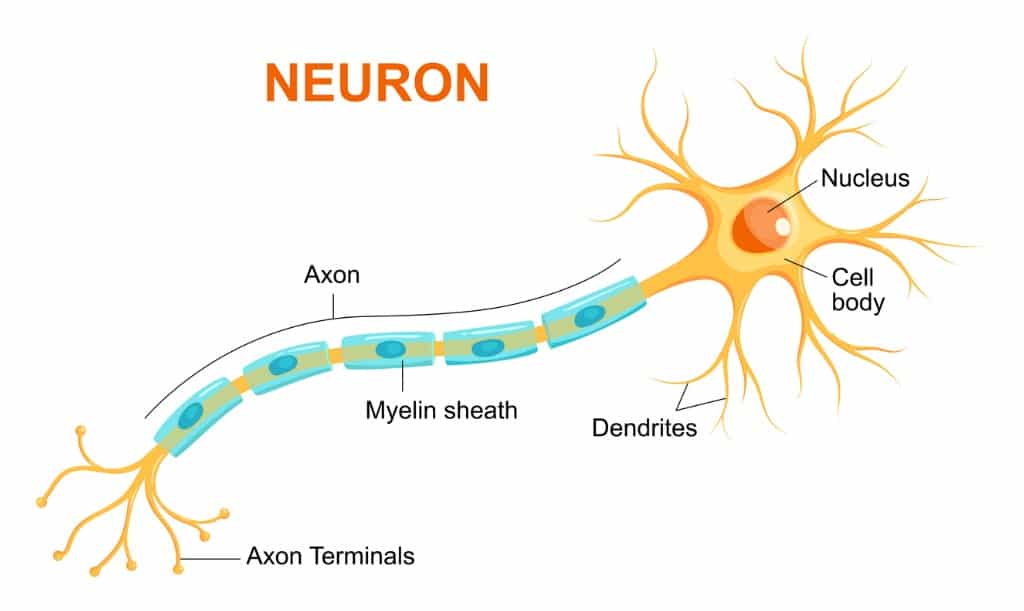
Il midollo spinale, attraverso cui transitano 31 coppie di nervi, funziona come fondamentale collegamento tra il cervello e tutto l’organismo, in quanto presiede al controllo delle funzioni vitali.
Esso, infatti, è in grado di smistare i segnali in entrata (sensitivi) e in uscita (motori) dalle varie aree corticali encefaliche per poi trasmetterli al resto del corpo.
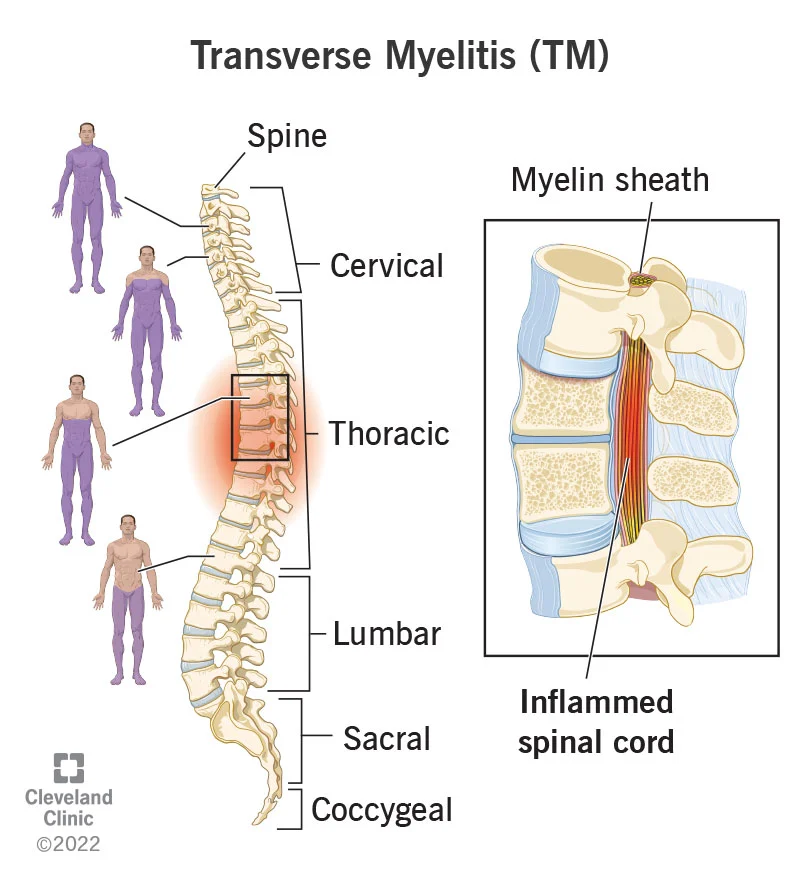
La sua localizzazione all’interno del rachide (canale spinale della colonna vertebrale) garantisce un’assoluta protezione delle delicate strutture istologiche di tipo neuronale.
La Mielite è quindi catalogata come malattie del sistema nervoso centrale, derivante dall’infiammazione dei neuroni bianchi oppure grigi del midollo spinale.
La principale conseguenza di questo stato morboso è quella di modificare la regolare trasmissione degli input tra la corteccia cerebrale e l’organismo.
Dal punto di vista clinico esistono vari tipi di Mielite, che sono:
- Poliomielite: che comprende tutte le tipologie infiammatorie a carico della sostanza grigia del midollo spinale e che, nella maggior parte dei casi, è causata dal polio-virus.
Si tratta di una patologia altamente infettiva (in quanto di natura virale) che può colpire tutto il corpo fino ad arrivare a innescare vere e proprie paralisi (forma spinale paralitica).
La sua genesi dipende dalla progressiva colonizzazione dei motoneuroni spinali da parte degli agenti infettanti, che sono molto virulenti;
- Mielite Flaccida Acuta: che si manifesta con forme tanto rare quanto gravi in quanto a carico della sostanza grigia del midollo spinale, dove cioè i neuroni non sono rivestiti da mielina.
Provocata probabilmente da enterovirus, questa malattia è simile alla poliomielite, ma con una maggiore flaccidità muscolare spesso accompagnata da episodi febbrili.
Si nota inoltre una progressiva perdita del tono muscolare e un’attenuazione dei riflessi, con episodi di difficoltà respiratoria, di deglutizione e della capacità visiva; - Leucomielite: che colpisce invece la sostanza bianca del midollo spinale;
- Meningo-Mielite: che si riferisce all’infiammazione delle tre meningi, le membrane che rivestono il sistema nervoso centrale, conosciute col nome di : dura madre, pia madre e aracnoide;
- Mielite Trasversa Acuta: che insorge per l’intera lunghezza di un tratto di midollo spinale, coinvolgendo sia la sostanza bianca che quella grigia, causando problematiche di tipo motorio, sensoriale e autonomo. Quest’ultima si caratterizza per il fatto di colpire uno o più segmenti adiacenti del midollo spinale, soprattutto a livello toracico, in seguito a patologie invalidanti come la sclerosi multipla, le malattie auto-immuni, la vasculiti e vari tipi di neuropatie degenerative.
Pur essendo un disturbo del sistema nervoso centrale, le principali conseguenze (e quindi i sintomi derivanti) interessano la muscolatura, con problematiche deambulatorie e posturali.
Infatti, i muscoli possono funzionare correttamente soltanto se il loro controllo neuronale è adeguato e se, attraverso le placche motrici, gli impulsi discendenti dal cervello possono giungere alle miofibrille.
Ecco perché la Mielite provoca notevoli problemi non soltanto alla motricità, ma anche all’equilibrio del soggetto quando si trova in condizioni di staticità.
In linea generale questa patologia può essere curata in modo abbastanza efficace, ma a patto che la sua diagnosi sia tempestiva e mirata poiché tanto prima viene isolato il germe quanto più facile risulta l’impostazione di un adeguato piano terapeutico.
Spesso, tuttavia, tale rapidità diagnostica è ostacolata dalla aspecificità del quadro sintomatologico, dato che, soprattutto nelle fasi iniziali, i sintomi potrebbero risultare comuni ad altre malattie.
Master in Posturologia
Imparerai tutti i Test per Svolgere una Completa Analisi della Postura. Svolgeremo, inoltre, tutte le tecniche di Rieducazione Funzionale della Posturale e attraverso la Terapia Manuale.
Inoltre, inizialmente il malato non avverte particolari limitazioni poiché l’evoluzione della Mielite è molto lenta e alterna momenti di apparente remissione con altri di aggravamento.
Proprio per questo motivo sarebbe buona regola non sottovalutare mai nessun segnale di tipo motorio che colpisce una parte anatomica del corpo sotto forma di debolezza muscolare, parestesia, formicolio oppure transitoria insensibilità.
Più rapida è la progressione dei disturbi, peggiore appare la prognosi, tenendo conto tuttavia che non sempre le situazioni che sembrano disperate evolvono negativamente, ma anzi possono essere curate con maggior successo.
Pertanto, è necessario consultare un neurologo tutte le volte in cui l’organismo non risponde adeguatamente al controllo nervoso della muscolatura scheletrica.
Epidemiologia della Mielite
Per stabilire con precisione l’epidemiologia della Mielite sarebbe indispensabile poter disporre di tutte le diagnosi specifiche del morbo, situazione non sempre possibile per i motivi di cui sopra.
Si sa che la patologia colpisce soprattutto individui di età compresa tra 10 e 19 anni oppure tra 30 e 39 anni.
La Mielite in forma acuta è un disturbo demielinizzante di tipo infiammatorio che può essere anche idiopatica e che pertanto non sempre è di facile identificazione.
La sua incidenza globale è stimata tra 1/250.000 e 1/1.000.000.
In base a questi dati si può classificare nel gruppo delle malattie rare.
Per diagnosticare la malattia vengono richiesti specifiche analisi, come la ricerca di elementi oligo-clonali, di agenti patogeni vitali oppure batterici e di auto-anticorpi.
Pur essendo una malattia rara, la Mielite (soprattutto nella sua forma trasversa acuta) è piuttosto diffusa nell’infanzia, anche se, dopo l’introduzione obbligatoria della vaccinazione antipolio, si è assistito a una drastica diminuzione dei contagi.
Questo morbo, infatti, è altamente infettivo e può essere trasmesso per via orale e nasale mediante l’inalazione di goccioline sospese nell’aria; ecco perché il suo sviluppo è tanto esteso nelle comunità scolastiche.
Si può comunque affermare che la malattia sta diminuendo progressivamente la sua incidenza epidemiologica, in quanto la profilassi vaccinale ha contribuito a eliminare gran parte degli agenti infettanti dall’ambiente.
Trattandosi di una sindrome multiforme e piuttosto grave è sempre pericoloso sottostimare il suo indice di rischio, che rimane molto alto.
La sopravvivenza alla Mielite può essere buona soltanto se la diagnosi è mirata e tempestiva, in grado cioè di scongiurare il coinvolgimento respiratorio che rimane la conseguenza più grave in assoluto del morbo.
Per chi si chiede se si può guarire dalla Mielite la risposta è affermativa dato che le terapie di ultima generazione sono state formulate in maniera estremamente mirata contro i germi patogeni specifici.
Inoltre, l’impiego di anticorpi monoclonali ha aperto un campo molto ampio di possibilità terapeutiche personalizzate e rivolte a minimizzare gli effetti collaterali dei medicinali.
Si guarisce dalla malattia?
Soltanto consultando rapidamente un neurologo e affidandosi alle sue cure è possibile superare il morbo senza particolari conseguenze, ma soltanto se la Mielite non ha distrutto troppi neuroni.
I pazienti guariti da mieliti sono concordi nell’affermare che il loro iter terapeutico è stato impostato correttamente fin dalle fasi iniziali in quanto l’esordio della sindrome non è stata sottovalutata.
Mai come in questo campo la diagnosi precoce si è rivelata un’arma fondamentale non soltanto per limitare i danni, ma anche per prevenire la loro evoluzione nel tempo.
Per quanto riguarda le forme virali, infatti, i patogeni sono in grado di rimanere silenti anche per anni per poi rimettersi in azione: ecco perché non bisogna mai abbassare la guardia e affidarsi a specialisti competenti ed esperti in questo ambito clinico.
Eziopatogenesi della Mielite
I fattori scatenanti della Mielite sono molti e si sommano a quelli predisponenti, altrettanto numerosi.
Bisogna infatti distinguere 6 differenti tipologie di Mielite, ciascuna delle quali è provocata da cause specifiche.
1. Mieliti Batteriche
Si tratta di forme piuttosto rare in quanto quasi completamente debellate dalla profilassi vaccinale, ma che comunque possono rivelarsi estremamente insidiose e ricche di conseguenze a breve e a lungo termine.
Gli agenti infettanti più comuni sono i seguenti:
- Treponema Pallidum: che è l’agente della sifilide, una patologia piuttosto rara attualmente, ma che mantiene comunque un alto potenziale patogeno e che può causare conseguenze di notevole gravità;
- Mycobacterium Tubercolosis: responsabile della tubercolosi, un’altra malattia quasi del tutto eliminata ma che, in alcune parti del mondo, miete ancora molte vittime;
- Borrelia: che provoca la malattia di Lyme, un disturbo propagato dalle zecche che attualmente è presente anche alle nostre latitudini;
Brucella Melitensis: un microrganismo responsabile della brucellosi, conosciuta anche come febbre maltese, molto pericolosa ma fortunatamente poco diffusa; - Streptococco A e B: germi presenti nell’ambiente e responsabili di alcune forme di faringite batterica e della scarlattina, patologie che possono provocare conseguenze neurologiche molto gravi;
- Legionella Pneumoniae: che è un batterio poco diffuso ma molto pericoloso poiché può trasmettere la legionella;
Salmonella Paratiphy B: che è un patogeno ancora presente in alcuni ambienti degradati le cui condizioni igieniche sono carenti e che può causare la salmonellosi.
2. Mieliti Virali
Sono le forme più comuni di questa malattia e anche quelle più analizzate in quanto i germi risultano molto più caratterizzanti rispetto a quelli batterici e comprendono:
- Herpes Virus;
- Virus Zoster;
- Cytomegalovirus;
- Virus di Epstein.Barr;
- Virus dell’Epatite A e B;
- Polio-Virus.
Tra questi, il più diffuso e caratteristico è senza dubbio il polio-virus, responsabile dell’insorgenza della poliomielite, una malattia ormai quasi del tutto debellata grazie alla vaccinazione obbligatoria per i bambini.
Se da un lato queste forme virali sono più insidiose di quelle batteriche in quanto difficilmente curabili (non esistono farmaci specifici), d’altro lato risultano più sensibili alla profilassi vaccinale, ormai diffusa in tutto il mondo.
3. Mieliti Fungine
Sono forme che si sviluppano prevalentemente in soggetti immunodepressi, come malati di AIDS, di neoplasie terminali, oppure sottoposti a cure aggressive per varie patologie.
Si tratta di mieliti rare.
4. Mieliti Parassitarie
Molto rare e presenti soltanto in alcune zone del mondo dove le condizioni igienico-sanitarie sono deteriorate.
5. Mieliti Autoimmuni
Sono malattie rare, ma spesso ad evoluzione rapida e grave, soprattutto perché il sistema immunitario del paziente è talmente debilitato da non essere in grado di produrre anticorpi efficaci..
Le principali patologie autoimmuni responsabili sono:
- Lupus Eritematoso Sistemico;
- Sclerosi Multipla;
- Sclerodermia;
- Celiachia Grave;
- Spondilite Anchilosante.
6. Mieliti post-vaccinali
Si tratta di forme estremamente rare la cui insorgenza è legata a condizioni di allergia nei confronti di vaccini contro:
- Epatite B;
- Morbillo;
- Tetano.
La loro manifestazione avviene dopo circa 20 giorni rispetto alla somministrazione del preparato.
Sintomi della Mielite
Non sempre è possibile individuare i sintomi iniziali della Mielite in quanto la loro insorgenza è spesso nascosta da altre manifestazioni patogene aspecifiche.
Inoltre i segni clinici dipendono dall’area di midollo spinale coinvolta.
Si distinguono i seguenti segnali patogeni:
- Dolore: che insorge in oltre il 50% dei pazienti e che può interessare qualsiasi parte del corpo, con una netta prevalenza della schiena;
Debolezza muscolare: prevalente per braccia a gambe;
Manifestazioni sensoriali: come parestesia, formicolio, insensibilità transitoria; - Allodinia: comprendente una diminuzione di sensibilità al dolore;
- Disturbi sul controllo degli sfinteri: soprattutto per quanto riguarda la minzione (disuria), la defecazione (stipsi) oppure le funzioni digestive;
- Alterazione della termoregolazione: con maggiore sensibilità al caldo e al freddo;
- Stanchezza cronica;
- Spasmi muscolari;
- Paralisi degli arti inferiori e inferiori.
A questi sintomi possono associarsi in seguito:
- Dolore neuropatico diffuso;
- Disfunzioni genitali;
- Attacchi di panico;
- Sindrome depressiva.
Il quadro sintomatologico, che dipende soprattutto dalla zona di midollo spinale interessato, può mostrare una gravità molto differente, così come una diversa evoluzione.
I sintomi della Mielite trasversa, che di solito sono più forti, tendono a prolungarsi a lungo e richiedono pertanto un’accurata diagnosi differenziale.
Terapia per la Mielite
Per impostare un corretto protocollo terapeutico è indispensabile poter contare su una diagnosi sicura, che deve essere formulata da un neurologo in base ai seguenti parametri:
- anamnesi;
- esame obiettivo;
- test neurologici;
- esami del sangue con ricerca di auto-anticorpi;
- rachicentesi per isolare eventuali agenti infettivi;
- TAC;
- risonanza magnetica.
Le terapie più efficaci contro la Mielite si avvalgono della somministrazione di:
- Cortisonici (considerati i medicinali di primo intervento);
- Plasmaferesi (consistente nella pulizia del sangue);
- Immuno-soppressori;
- Antivirali (come interferone combinato);
- Anti-dolorifici;
- Antidepressivi (utili contro il dolore neuropatico).
Alterazioni della mobilità nella Mielite
Com’è noto, le principali conseguenze della Mielite sono a carico della muscolatura, dato che il midollo spinale controlla (tramite le placche motrici) i muscoli.
Ecco perché nei pazienti affetti da questa malattia il primo segnale è la spasticità, spesso accompagnata da debolezza e stanchezza.
Nella Mielite Cervicale, che interessa le prime vertebre del rachide, si può notare anche una progressiva incapacità di ruotare la testa.
I malati, pertanto, subiscono notevoli modificazioni non soltanto della deambulazione, ma anche della Postura, che tende ad alterarsi in base ai segmenti midollari interessati.
Potranno quindi essere gli arti superiori, quelli inferiori o il tronco a subire distorsioni unilaterali o bilaterali di gravità variabile.
Il ruolo della rieducazione Posturale
La rieducazione Posturale svolge un ruolo di estrema rilevanza sui malati di Mielite in quanto migliora il tono muscolare, rende più reattive le risposte delle placche motrici e consente di mantenere una posizione statica equilibrata e stabile.
Essa serve inoltre per una riabilitazione a lungo termine finalizzata a recuperare la forza muscolare, la flessibilità delle miofibrille e la fluidità dei movimenti, ottimizzando la coordinazione e il controllo.
Massaggi e mirati interventi fisioterapici sono consigliati per pazienti con spasticità agli arti, con difficoltà motorie e con incontinenza vescicale e intestinale.
Esercizi di ginnastica dolce, supervisionati dal neurologo ed effettuati sotto la guida di uno specialista in Posturologia, si sono confermati la scelta più indicata per migliorare la qualità di vita di questi malati, costretti a convivere con dolore neuropatici e problematiche di vario genere.