Che cos’é l’Epilessia?
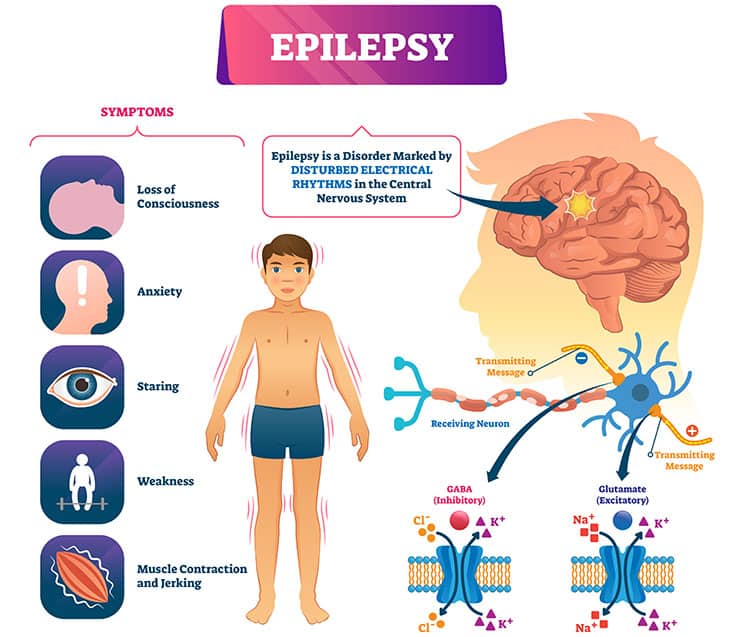
L’Epilessia è una patologia acuta derivate da un’iperattività dei neuroni cerebrali che, in seguito al loro malfunzionamento, inviano stimoli eccessivi al midollo spinale e quindi alla muscolatura.
La sua manifestazione più tipica, infatti, è la contrazione involontaria ed incontrollata dei muscoli, che produce l’insorgenza delle vere e proprie crisi epilettiche.
Oltre a ciò, il paziente può andare incontro a una transitoria perdita di coscienza e da alterazioni sensoriali e psico-emotive, in associazione a spasmi convulsivi della muscolatura scheletrica.
Il termine Epilessia deriva da un verbo greco epilambanein che significa essere colti di sorpresa a conferma del fatto che un disturbo del genere si manifesta all’improvviso e solitamente in modo molto intenso.
La durata di una crisi è molto variabile in quanto può durare da pochi secondi fino a 2-3 minuti, raramente fino a 5 minuti.
Classificata come malattia sociale dall’organizzazione Mondiale della Sanità dato che colpisce 1 persona su 100, l’Epilessia comprende 3 differenti forme, che sono:
- Attacchi Mioclonici: comprendenti spasmi di lieve entità che, in alcuni casi, possono anche passare inosservati, oppure avvertiti dal paziente come semplici e momentanei distacchi dalla realtà (assenze).
La persona non ha comunque coscienza di quanto sta succedendo e mostra pupille deviate verso l’alto; - Attacchi Tonici: che si distinguono per la presenza di spasmi più intensi e chiaramente percepiti dal paziente; il paziente perde coscienza e tutti i muscoli si irrigidiscono;
- Attacchi Tonici/Clonici: che si traducono in violenti spasmi muscolari, accompagnati da altre manifestazioni e seguiti da un repentino rilassamento.
È proprio l’alternanza di contrazione e rilassamento a innescare le convulsioni.
Nella fase di risoluzione (post-critica), che dura da 3 a 15 minuti (ma che può continuare anche alcune ore), il paziente accusa una forte emicrania, stanchezza, difficoltà a parlare, stato confusionale.
Questa sindrome, nota fin dal tempo degli antichi Greci (Asclepio l’aveva definita “morbo sacro”), è sempre stato causa di ansia e timore per la sua imprevedibilità e per la violenza con cui si manifesta.
L’Epilessia può essere congenita (tipica di bambini che nascono con una malformazione encefalica) oppure acquisita (che si sviluppa in seguito a traumi, interventi chirurgici o anche emorragie cerebrali).
Ogni paziente possiede una determinata soglia sopra alla quale il focus, o focolaio epilettogeno incomincia a inviare segnali ai neuroni, iperstimolandoli.
Ripetute stimolazioni luminose o sonore, intenso stress psico-fisico, deprivazione del sonno, malnutrizione e altro sono i principali fattori predisponenti all’insorgenza di una crisi convulsiva.
Di solito i pazienti sono in grado di riconoscere i segnali premonitori, aura, che precedono un attacco epilettico e pertanto cercano di evitare quelle cause che lo potrebbero innescare.
Durante l’aura l’individuo avverte emozioni diverse dal solito, alterazione di visione e udito, allucinazioni, luci nel campo visivo, segnali caratteristici e soggettivi.
In alcuni casi la persona può muoversi in maniera insensata, soprattutto verso la fine di questo periodo, quando cioè sta incominciando la vera crisi.
L’aura insorge in una determinata area cerebrale, da cui si propaga poi a tutti il resto dell’encefalo, analogamente a un’onda, che richiede da pochi secondi ad alcuni minuti di tempo.
Non sempre, tuttavia, i malati avvertono questa fase e quindi entrano in convulsione all’improvviso.
Esistono vari tipi di assenza, che sono:
- Assenza Tipica: che si traduce in un fenomeno di rapida perdita di coscienza (solitamente inferiore ai 30 secondi) ed è sempre presente nel bambino.
Si possono notare ammiccamento delle palpebre, movimenti ritmici delle dita e delle braccia e iperventilazione; - Assenza Semplice: che si manifesta soltanto con una breve perdita di coscienza ma senza altri sintomi, per cui spesso passa inosservata;
- Assenza Complessa: che è la più diffusa ed evolve con le tipiche alternanze tra contrazione e rilassamento muscolare, crollo degli arti inferiori, cadute a terra, rigidità muscolare, incontinenza.
Si tratta quindi di una patologia molto complessa, la cui manifestazioni sono variabili così come la gravità dei sintomi.
Epidemiologia dell’Epilessia
L’Epilessia non è una malattia mentale, ma neurologica in quanto colpisce porzioni del cervello deputate al controllo delle attività fisiche dell’organismo.
Tenendo conto che si può esprimere in forme diversissime tra loro, sarebbe più corretto parlare di epilessie al plurale.
Classificata come malattia sociale per la sua elevata epidemiologia, colpisce in Italia circa 30.000 persone ogni anno, con una maggiore incidenza nei bambini e negli anziani.
Master in Posturologia
Imparerai tutti i Test per Svolgere una Completa Analisi della Postura. Svolgeremo, inoltre, tutte le tecniche di Rieducazione Funzionale della Posturale e attraverso la Terapia Manuale.
In Europa invece sono oltre 6 milioni i soggetti epilettici in fase attiva, cioè sottoposti a terapie continuative.
Tra casi attivi e inattivi si stima che questo disturbo colpisca 1% della popolazione mondiale, ovvero un paziente su 100, una stima piuttosto elevata.
Nel 35% dei casi l’insorgenza della sindrome si verifica prima dei 20 anni, mentre se è conseguente a un trauma oppure a un problema circolatorio cerebrale, può insorgere a qualsiasi età.
Complessivamente l’Epilessia è in assoluto la patologia neurologica più studiata proprio per il suo notevole impatto sociale e per le conseguenze che può avere sia nel breve che nel lungo termine.
Eziopatogenesi dell’Epilessia
La malattia, che dipende da un’iper-stimolazione dei neuroni cerebrali, si sviluppa a livello della corteccia cerebrale, che è la porzione più esterna dell’encefalo.
I punti del cervello da cui hanno origine le crisi sono chiamati foci epilettogeni, corrispondenti alle zone in cui si concentrano i neuroni iperattivi.
Il loro malfunzionamento può comunque rimanere silente anche per mesi o anni per poi manifestarsi improvvisamente e con violenza.
L’imprevedibilità è infatti la caratteristica più destabilizzante di questa malattia che, proprio per tale aspetto, non può essere prevenuta, ma soltanto curata continuativamente.
L’Epilessia è una patologia che richiede terapie croniche da non sospendere mai dato che, in assenza di farmaci, i neuroni malati possono attivarsi in qualsiasi momento, innescando una crisi.
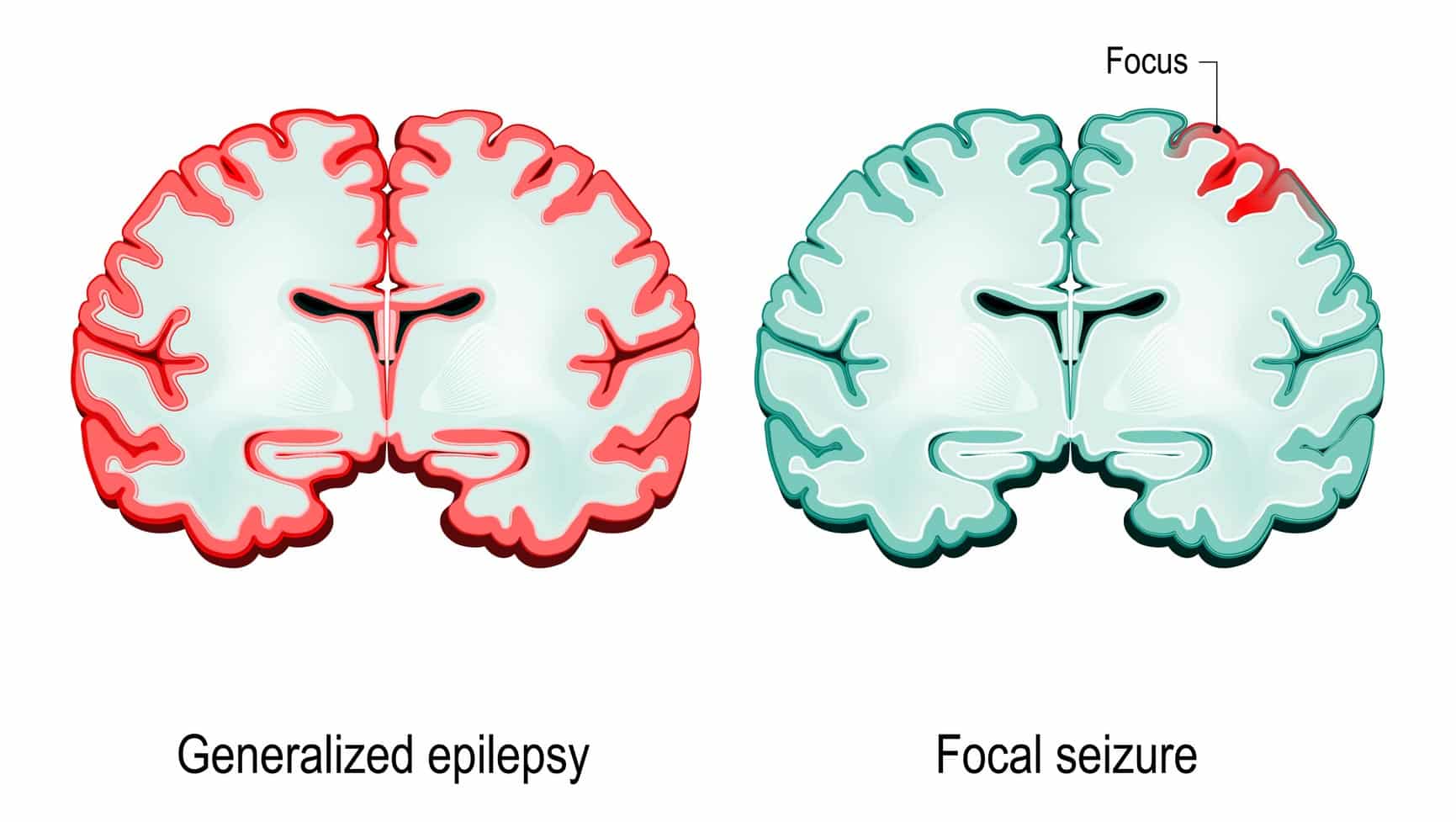
Dal punto di vista eziopatogenetico è possibile distinguere 2 differenti tipologie di Epilessia, e precisamente:
- Parziale: in cui il focus è localizzato in un unico emisfero cerebrale;
- Generalizzata: in cui i neuroni si trovano in entrambi gli emisferi.
Le principali cause responsabili della genesi di un attacco sono le seguenti:
- alterazioni congenite all’encefalo: che si originano durante lo sviluppo embrionale del sistema nervoso centrale e che pertanto ne condizionano il funzionamento.
Recenti ricerche scientifiche hanno confermato che spesso l’abuso di alcol oppure di sostanze stupefacenti può provocare modificazioni neurologiche cerebrali nel feto; - traumi cranici: responsabili di crisi epilettiche secondarie che insorgono in seguito al trauma stesso, in alcuni casi anche durante la nascita in seguito all’impiego del forcipe, oppure dopo incidenti e cadute;
- interventi chirurgici al cervello: dopo i quali sul tessuto encefalico si formano delle vere e proprie cicatrici che ostacolano la regolare trasmissione degli impulsi nervosi, formando una specie di barriera invalicabile contro cui essi si bloccano, provocando la crisi;
- ischemia dei vasi cerebral: derivante da una riduzione dell’afflusso ematico al cervello che, entrando in ipossia (carenza di ossigenazione), non è più in grado di funzionare in maniera normale;
- tumori cerebrali: che comprimono l’organo destrutturando le sue parti e alterandone il regolare funzionamento;
- malattie infettive: come morbillo, rosolia e varicella, responsabili di un coinvolgimento cerebrale;
- anossia alla nascita: che si verifica se, durante il parto, il cervello del bambino rimane senza ossigeno per un certo tempo, modificando così la fisiologia dei neuroni corticali.
Nella maggior parte dei casi, l’eziologia del disturbo non è stata ancora identificata, soprattutto per quanto riguarda le forme primarie, mentre per quelle secondarie ci sono più ipotesi.
Alcune rare mutazioni genetiche possono essere collegate all’insorgenza di un disturbo congenito, spesso associato a sclerosi multipla oppure negli autistici.
Tra le cause delle crisi epilettiche non bisogna sottovalutare i fattori ambientali, come:
- malnutrizione;
- privazione di sonno;
- intense stimolazioni acustiche;
- flash luminosi ripetuti;
- forte stress psico-fisico.
Attualmente si ritiene che i fattori genetici siano responsabili della maggior parte di quelle crisi definite “idiopatiche”, ipotesi confermata anche dalla presenza di più casi nello stesso nucleo famigliare.
Nei soggetti predisposti, alcuni stimoli esogeni come l’esposizione prolungata davanti a schermi, monitor o videogames, possono provocare l’insorgenza di una crisi.
La diagnosi, che deve essere fatta da un neurologo, prevede un esame obiettivo del paziente (studio dei riflessi e del funzionamento degli organi sensoriali) associato a elettroencefalogramma e, in alcuni casi, TAC e risonanza magnetica, per completare il quadro morboso.
Di estrema rilevanza è infine l’anamnesi del malato, dato che la storia clinica e le condizioni di famigliarità possono indirizzare con maggiore precisione lo specialista verso una diagnosi certa.
Sintomi dell’Epilessia
I sintomi dell’Epilessia dipendono dal tipo di disturbo considerato, che si manifesta generalmente con movimenti involontari e ripetuti che riguardano una parte del corpo (crisi parziale) oppure tutto il corpo (crisi generalizzata).
Le crisi parziali si manifestano con alterazione dello stato di coscienza, disturbi visivi (scotomi), contrazioni involontarie dei muscoli alternate a fasi di rilassamento.
Gli episodi critici derivano da scariche intense e sincroniche dei neuroni danneggiati che si trovano sulla corteccia cerebrale.
In questi casi, gli ioni che regolano il passaggio degli stimoli (sodio, cloro e potassio), non sono più in grado di attraversare le sinapsi in modo bilanciato, alterando gli input eccitatori e inibitori.
I cosiddetti “neuroni epilettici” sono pertanto cellule ipereccitate che improvvisamente si attivano.
Attualmente sono circa 50 milioni i pazienti che convivono con questo disturbo, e che mostrano i seguenti sintomi:
- temporaneo stato di confusione mentale;
- sguardo perso a fissare un punto indefinito;
- mioclonie delle braccia e delle gambe;
- prolungata contrazione dei muscoli del tronco;
- opistotono (incurvatura del collo sulla colonna vertebrale, con forma “a ponte”);
- contrattura dei muscoli degli arti, con flessione delle braccia ed estensione delle gambe;
- contrattura dei muscoli mandibolari;
- spasticità dei muscoli della schiena;
- transitoria aggressività.
I sintomi delle crisi epilettiche possono riferirsi a due tipi di patologia, che sono:
- piccolo male, comprendente episodi di assenza (perdita di coscienza inferiore a 30 secondi, durante cui il paziente rimane a fissare il vuoto eseguendo movimenti ripetitivi di parti del corpo come labbra, occhi o palpebre);
- grande male, associato alla perdita di coscienza con caduta a terra, emissione di un urlo, fase generalizzata di irrigidimento che si trasforma in un’alternanza di contrazioni e rilassamento dei muscoli coinvolti.
I sintomi degli attacchi epilettici da stress si collegano quasi sempre al piccolo male, poiché le crisi hanno una durata minore e le manifestazioni sono meno violente.
Per quanto riguarda l’Epilessia Notturna, il quadro sintomatologico risulta leggermente modificato poiché la posizione supina del paziente gli evita eventuali cadute.
Terapia
La cura dell’Epilessia si è evoluta nel tempo grazie alla scoperta di farmaci sempre nuovi che sono caratterizzati da una minore efficacia e da meno effetti collaterali.
Inizialmente l’unico principio attivo utilizzato era il bromuro di potassio, che anche attualmente trova impiego in casi selezionati.
Uno dei medicinali più usati dai primi del Novecento è il Fenobarbital, prodotto da una sintesi chimica che ha aperto la strada a un’ampia classe di rimedi.
Intorno al 1940 è stata scoperta la fenitoina, un preparato che a differenza dei precedenti separava l’azione antiepilettica da quella ipnotica, limitando quindi le conseguenze sullo stile di vita del paziente.
La carbamazepina è un rimedio piuttosto simile agli antidepressivi e viene spesso utilizzata in associazione con le benzodiazepine.
Il valproato di sodio, pur essendo strutturalmente differente rispetto agli altri antiepilettici, si è rivelato un farmaco di prima linea, soprattutto sui bambini.
Per la terapia di questo disturbo, l’obiettivo da raggiungere è quello di aumentare il funzionamento del GABA (neurotrasmettitore inibitorio che aumenta la disponibilità degli ioni cloro a livello cerebrale), ridurre i segnali degli amminoacidi eccitatori (come acido glutammico e limitare l’attività degli ioni sodio e calcio).
In questo modo si possono bloccare i segnali elettrici neuronali eccitatori, ottimizzando il funzionamento dei neuroni cerebrali.
Esistono alimenti da evitare per l’Epilessia, come carboidrati, caffeina e teina, ginseng, cioccolata, mentre è consigliabile seguire una dieta chetogenica ricca di grassi e di proteine.
Gli attacchi epilettici vengono controllati per via farmacologica in circa il 70% dei casi, poiché i moderni medicinali sono estremamente efficaci, a patto di seguire una terapia continuativa.
Se infatti il paziente interrompe l’assunzione dei principi attivi, le crisi possono ripresentarsi.
Uno stile di vita sano (soprattutto per quanto riguarda il sonno) e una corretta alimentazione (dieta chetogenica) sono fattori che diminuiscono il numero di attacchi.
È comunque necessario assumere farmaci anticonvulsivanti, spesso per tutta la vita.
Alterazioni della Mobilità
La modificazione della mobilità dei pazienti epilettici riguarda principalmente l’iperstimolazione della muscolatura degli arti inferiori, che, anche in seguito alla risoluzione della crisi, rimangono comunque parzialmente danneggiati.
Venendo sottoposti a scariche elettriche ripetute ritmiche e intense, i muscoli delle gambe entrano facilmente in contrattura poiché non hanno il tempo necessario per rilassarsi adeguatamente.
Questa condizione provoca una certa rigidità Posturale e un ritmo deambulatorio leggermente modificato rispetto alle persone sane.
Anche gli arti superiori rimangono coinvolti da simili input di iperstimolazione, sviluppando spesso parestesie alle mani, in particolare alle falangi delle dita.
Esiste una vera e propria Postura Epilettica tipica di questi pazienti, che per mantenere l’equilibrio devono riportare in asse il rachide, soprattutto per quanto riguarda la sua porzione cervicale.
Durante gli attacchi, infatti, si assiste a una dorsiflessione del cranio e alla contrazione prolungata dei muscoli del collo.
In alcuni malati si sviluppa infine un’andatura leggermente rigida, provocata dalla diminuzione di plasticità della muscolatura dei polpacci.
Il ruolo della Rieducazione Posturale
L’Epilessia è una malattia che colpisce la muscolatura innescando un’alternanza anomala di contrazioni e rilassamenti ripetuti.
Anche se la terapia farmacologica rimane indiscutibilmente il primo approccio da utilizzare per trattare l’Epilessia, tuttavia la varietà delle manifestazioni cliniche può essere curata con una mirata riabilitazione.
A questo scopo, esistono centri specializzati dove si praticano programmi personalizzati di posturologia, impostati su trattamenti neuro-psicomotori, che tengono conto non soltanto della motricità ma anche degli aspetti neurosensoriali dei pazienti.
Dopo un’attenta valutazione preventiva, è possibile intervenire sull’alterato funzionamento della muscolatura, seguendo metodi certificati di tipo psico-motorio.
Il piano riabilitativo Posturale prevede esercizi passivi, associati a massaggi e elettrostimolazioni, e attivi, con attrezzi..
In base a quanto riportato dalla letteratura scientifica, è necessario impostare un piano riabilitativo a breve termine e a lungo termine: il primo si occupa di tutti gli aspetti neurosensoriali, collegati soprattutto alle funzioni visive (training visuo-percettivo) e il secondo riguarda la stimolazione della motricità mediante esercizi Posturali dinamici globali.

