Che cos’è la Spondilite Anchilosante?
La Spondilite Anchilosante è una patologia cronica autoimmune di tipo reumatico che colpisce prevalentemente la colonna vertebrale, provocando l’insorgenza di dolore lombare (lombalgia) e sacrale (sciatalgia), tipici del classico Mal di Schiena.
La principale caratteristica di questo disturbo è la rigidità del rachide, un problema che si collega alle difficoltà motorie collegate ad essa.
Al loro esordio le spondiliti rimangono asintomatiche anche per lungo tempo, per poi evolvere in un quadro morboso lento e indifferenziato, che potrebbe portare a una diagnosi di Mal di Schiena generico.
Successivamente la malattia incomincia a coinvolgere gradualmente tutte le articolazioni dello scheletro, andando a interessare spalle, gomiti, anche, ginocchia e polsi.
Si tratta di una sindrome molto invalidante poiché, essendo autoimmune, non guarisce, ma può soltanto essere mantenuta sotto controllo mediante terapie sintomatiche.
La qualità della vita del paziente decade notevolmente in quanti i movimenti diventano sempre più difficili, fino ad arrivare a una vera e propria paralisi motoria provocata dal blocco funzionale dell’apparato muscolo-scheletrico, articolare e tendineo.
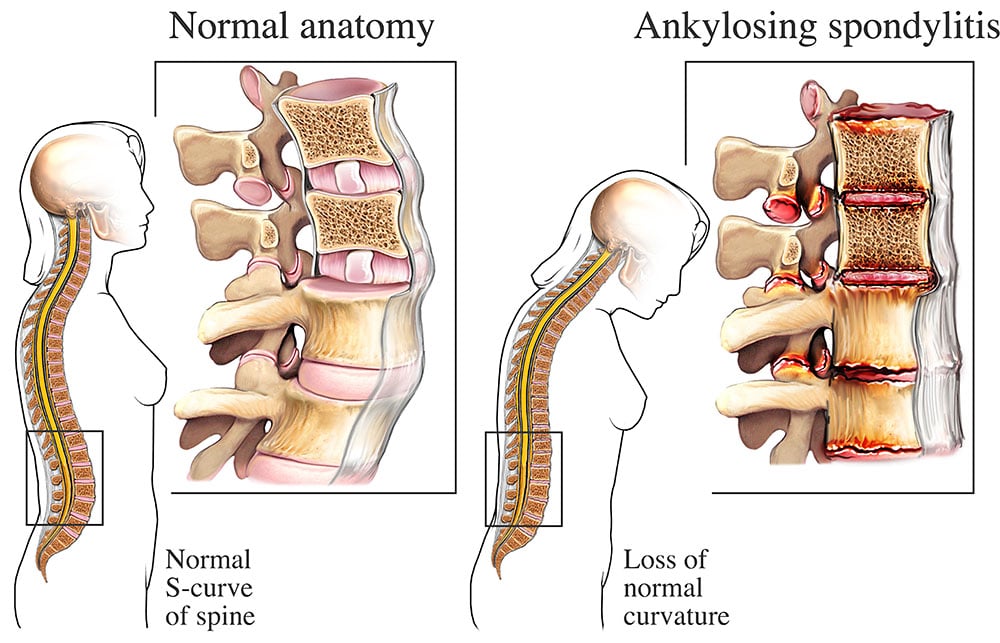
In condizioni estreme possono subentrare anche fusioni articolari di alcune vertebre, che determinano forti scompensi sul rachide.
L’Artrite Anchilosante è un disturbo particolarmente subdolo dato che la sua diagnosi arriva di solito troppo tardi, quando il dolore è già in fase avanzata e quindi i trattamenti devono per forza concentrarsi soprattutto su questo aspetto.
Inoltre, essendo una patologia autoimmune, ha un decorso problematico e difficilmente prevedibile, che dipende dallo stato reattivo del sistema immunitario del paziente.
Le parti più colpite della colonna vertebrale sono quella sacrale e lombare, quindi la zona inferiore della schiena, dove generalmente insorgono problemi sia alle vertebre sia alle articolazioni, che contribuiscono alla rigidità scheletrica.
Uno dei riscontri clinici più comuni della malattia è la Scaroileite, una forma infiammatoria che riguarda l’articolazione sacro-iliaca.
La Spondilite Anchilosante può colpire comunque anche altre parti dell’apparato scheletrico, come le cartilagini costo-condrali (che collegano le costole allo sterno), le articolazioni periferiche, le radici dei nervi spinali e perfino l’apparato cardiovascolare.
Si tratta pertanto di una patologia ad evoluzione ingravescente, che può causare l’invalidità del paziente.
Epidemiologia della Spondilite Anchilosante
Questa malattia esordisce soprattutto in pazienti di età compresa tra 20 e 40 anni, con un picco massimo intorno ai 25 anni, mentre soltanto un 5% sviluppa la sindrome dopo i 45 anni.
Al momento non è ancora del tutto chiarita la causa del disturbo che, probabilmente, è di natura multifattoriale e collegata alla presenza di uno specifico gene, denominato HLA-B27 (Human Leukocyte Antigen).
Questo antigene leucocitario umano, infatti, è stato isolato in 9 pazienti su 10, a conferma della stretta correlazione tra la componente genetica e l’insorgenza della malattia.
Tuttavia, essere portatori del gene non significa avere la certezza di sviluppare la spondilite, ma piuttosto di appartenere alla categoria dei soggetti a rischio (alta percentuale di predisposizione biomolecolare).
Dal punto di vista epidemiologico circa l’8% della popolazione mondiale ha il gene HLA-B27, ma la maggior parte degli individui non sviluppa la patologia.
Proprio per questo motivo la maggior parte delle ricerche epidemiologiche hanno confermato che, oltre al corredo cromosomico, anche alcuni fattori ambientali possono essere collegato all’insorgenza del morbo.
Sostanzialmente le persone affette da malattie autoimmuni (come artrite reumatoide, artrite psoriasica e artrite reattiva) sono più predisposti.
L’antigene, che è di natura proteica, si trova sulla superficie dei globuli bianchi e sembrerebbe provocare la sintesi di anticorpi contro le cellule sane dell’organismo.
Esiste a tutt’oggi un dibattito ancora aperto sul fatto che la spondilite possa essere ereditaria, dato che molti dati sembrano confermare tale ipotesi.
I portatori del gene HLA-B27 hanno infatti una probabilità del 50% di trasmetterlo ai discendenti, a conferma della potenziale genesi cromosomica della sindrome.
Il 20% dei bambini positivi al gene sviluppano poi successivamente la malattia, anche perché essa è 20 volte più frequente tra parenti di primo grado (come genitori-figli).
L’epidemiologia della Spondilite Anchilosante conferma che la malattia colpisce prevalentemente il sesso maschile (3 volte di più rispetto a quello femminile), manifestandosi nei bambini dopo i 10 anni oppure negli adulti tra 20 e 40 anni.
Esiste anche una rara forma tardiva tipica degli ultracinquantenni.
Nelle donne il disturbo ha un’evoluzione meno severa e spesso non richiede trattamenti di nessun genere, ma soltanto un costante monitoraggio.
Eziopatogenesi e sintomi della Spondilite Anchilosante
I sintomi della Spondilite Anchilosante non compaiono subito, ma tendono a rimanere silenti per mesi e anni, manifestandosi poi in modo lento e graduale.
Una sua caratteristica tipica è quella di mostrare fasi di apparente remissione intervallate con altre di intensificazione del dolore, che può essere passeggero e collegato soltanto a sforzi muscolari o tendinei.
Spesso è sufficiente un periodo di riposo e qualche esercizio fisico mirato per attenuare il dolore e migliorare lo stato di salute del paziente.
Master in Posturologia
Imparerai tutti i Test per Svolgere una Completa Analisi della Postura. Svolgeremo, inoltre, tutte le tecniche di Rieducazione Funzionale della Posturale e attraverso la Terapia Manuale.
Anche se inizialmente indefiniti, i sintomi della spondilite presentano alcune caratteristiche comuni, che sono:
- Mal di Schiena lombo-sacrale;
- rigidità della colonna vertebrale;
- dolore al mattino;
- dolore che aumenta d’intensità durante il giorno;
- difficoltà a compiere alcuni movimenti;
- compromissione delle articolazioni intervertebrali;
- impossibilità di compiere movimenti di torsione del corpo;
- tendenza a piegare il busto in avanti (per alleviare il dolore);
- insorgenza dell’assetto ipercifotico del rachide;
- scomparsa della lordosi lombare;
- compressione dei polmoni con notevoli difficoltà respiratorie in posizione clinostatica.
Anche le spondiliti sieronegative, che sono le forme meno gravi, mostrano alcuni sintomi caratterizzanti, e precisamente:
- infiammazione delle articolazioni periferiche;
- artropatia ai polsi e alle dita della mano;
- debolezza muscolare e tendinea a spalle e ginocchia;
- scarsa resistenza agli sforzi fisici;
- insorgenza di dolore mattutino che si attenua nel corso della giornata;
- indolenzimento, gonfiore e calore localizzati al giunto articolare colpito.
In fase avanzata la Spondilite Anchilosante oltre a limitare moltissimo i movimenti, può causare anche deformazioni anatomiche in alcune parti del corpo.
Inoltre, si possono evidenziare fenomeni flogistici a carico del tendine collegato all’articolazione infiammata (entesite), che peggiora notevolmente il quadro clinico già compromesso.
In simili situazioni possono verificarsi tendiniti (tipica è quella del calcagno oppure del ginocchio).
Quando la malattia si localizza a livello delle articolazioni toraciche si può manifestare un deterioramento della funzione respiratoria in quanto il diaframma e i muscoli intercostali non riescono a svolgere correttamente il loro compito.
Di conseguenza il paziente manifesta costo-condrite, un disturbo responsabile dell’insorgenza di dolori al petto che riducono progressivamente la capacità di estensione toracica.
La funzionalità polmonare, già compromessa dall’errata Postura in avanti del corpo (ipercifosi), diminuisce quindi sensibilmente.
Le conseguenze più gravi della Spondilite Anchilosante possono riguardare le radici dei nervi spinali (radicolopatia midollare), il funzionamento del cuore (angina, pericardite, insufficienza aortica), fibrosi polmonare, amiloidosi.
In alcuni pazienti si manifestano episodi febbrili ricorrenti, dimagramento, anemia, anoressia e decadimento generalizzato delle condizioni fisiologiche.
L’eziopatogenesi di questa malattia è collegata a una proliferazione incontrollata di macrofagi e di altri elementi appartenenti al sistema immunitario che, rimanendo senza controllo, incominciano a produrre anticorpi contro cellule sane.
Se inizialmente un simile processo può svolgere una funzione contenuta (in quanto controllata dalle normali attività immunitarie), nel lungo periodo può provocare la sintesi di nuovo tessuto osseo, responsabile della fusione delle vertebre oppure di altre formazioni osteo-articolari.
Gli esiti finali comprendono la deformazione delle zone colpite e la rigidità.
È sempre opportuno rivolgersi al medico quando un persistente Mal di Schiena tende a peggiorare nel corso della notte e, al risveglio, è associato a rigidità.
Nei casi in cui siano associate anche difficoltà respiratorie e atralgia periferica, il sospetto diagnostico di spondilite è molto elevato.

La diagnosi di questa malattia si basa sui seguenti reperti:
- anamnesi del paziente;
- accurato esame obiettivo;
- analisi del sangue (VES, proteina C-reattiva, fattore reumatoide, anticorpi antinucleari);
- test genetici per la ricerca del gene HLA-B27;
- risonanza magnetica;
- radiografia total body.
Terapia della Spondilite Anchilosante
Il quesito più comune è se si può guarire dalla Spondilite Anchilosante, una domanda che purtroppo prevede una risposta negativa in quanto, trattandosi di una patologia autoimmune, è cronica.
Tuttavia, è possibile mantenere sotto controllo la sintomatologia sia mediante l’assunzione di farmaci sia soprattutto tramite interventi fisioterapici ed esercizi posturali.
Basandosi sulle immagini della Spondilite Anchilosante e quindi sul grado di compromissione degli elementi ossei e articolari coinvolti è infatti possibile impostare un efficace percorso curativo, in grado di supportare il paziente nelle sue normali attività quotidiane.
È ormai noto che i sintomi iniziali della Spondilite Anchilosante non sono discriminanti, per cui è necessario osservare l’evoluzione del dolore che dapprima rimane localizzato, mentre poi tende a espandersi a tutto il corpo.
Sarebbe buona norma non aspettare questa condizione per intervenire, ma piuttosto sottoporsi a tutte le indagini del caso già ai primi segnali, per evitare che la risposta autoimmune si amplifichi eccessivamente.
Se la lombalgia continua da più di 3 mesi è indispensabile consultare uno specialista che, basandosi su adeguati reperti diagnostici (analisi ematiche, imaging ed esame obiettivo), può intervenire con farmaci antinfiammatori e analgesici.
A questo proposito, gli anticorpi monoclonali si sono rivelati un valido supporto per rallentare l’evoluzione della malattia, grazie alla loro funzione antigenica.
Quando il dolore alle articolazioni incomincia a farsi sentire è opportuno effettuare anche cicli di fisioterapia, utili per migliorare la flessibilità muscolare e per attenuare la rigidità ossea e articolare.
Le aspettative di vita della Spondilite Anchilosante sono molto buone, a patto di intervenire tempestivamente sulla sua evoluzione, cercando la terapia personalizzata più efficace per i singoli pazienti.
Relazione tra Spondilite Anchilosante e Postura
Chi soffre di Spondilite Anchilosante tende a portare il busto in avanti per limitare il dolore alla colonna vertebrale: in questo modo la colonna vertebrale si piega e perde la sua fisiologica posizione in asse con lo scheletro.
Inoltre, il baricentro viene modificato e il paziente tende ad assumere una Postura sbagliata che, nella maggior parte dei casi, non si rivela risolutiva, ma al contrario contribuisce a peggiorare le sue condizioni fisiche.
Esiste pertanto una stretta correlazione tra la patologia e la posizione del corpo, un fattore che spesso viene utilizzato dagli specialisti proprio come supporto per formulare una diagnosi corretta.
I malati di norma tendono a portare le punte dei piedi verso l’esterno mantenendo i calcagni allineati, fino a raggiungere l’ampiezza delle spalle.
Di conseguenza la schiena si incurva anteriormente.
Per limitare l’impatto fisico del disturbo è pertanto necessario che il paziente si sforzi di assumere una Postura eretta portando i piedi in posizione parallela e sottostante al corpo, per fare in modo che il baricentro non venga alterato.
Un simile atteggiamento Posturale consente non soltanto di minimizzare il dolore alla schiena, ma anche di respirare meglio, evitando tutte le criticità dell’apnea.
Un altro aspetto da prendere in esame è la posizione delle spalle, che devono essere in linea con lo sterno e ben aperte, in modo tale da permettere un’adeguata espansione polmonare e il mantenimento rettilineo del rachide.
Per quanto riguarda gli arti inferiori, la Postura migliore è quella di evitare la loro parziale flessione, che potrebbe alterare lo stato ponderale del corpo sui piedi, sbilanciando anche l’equilibrio.
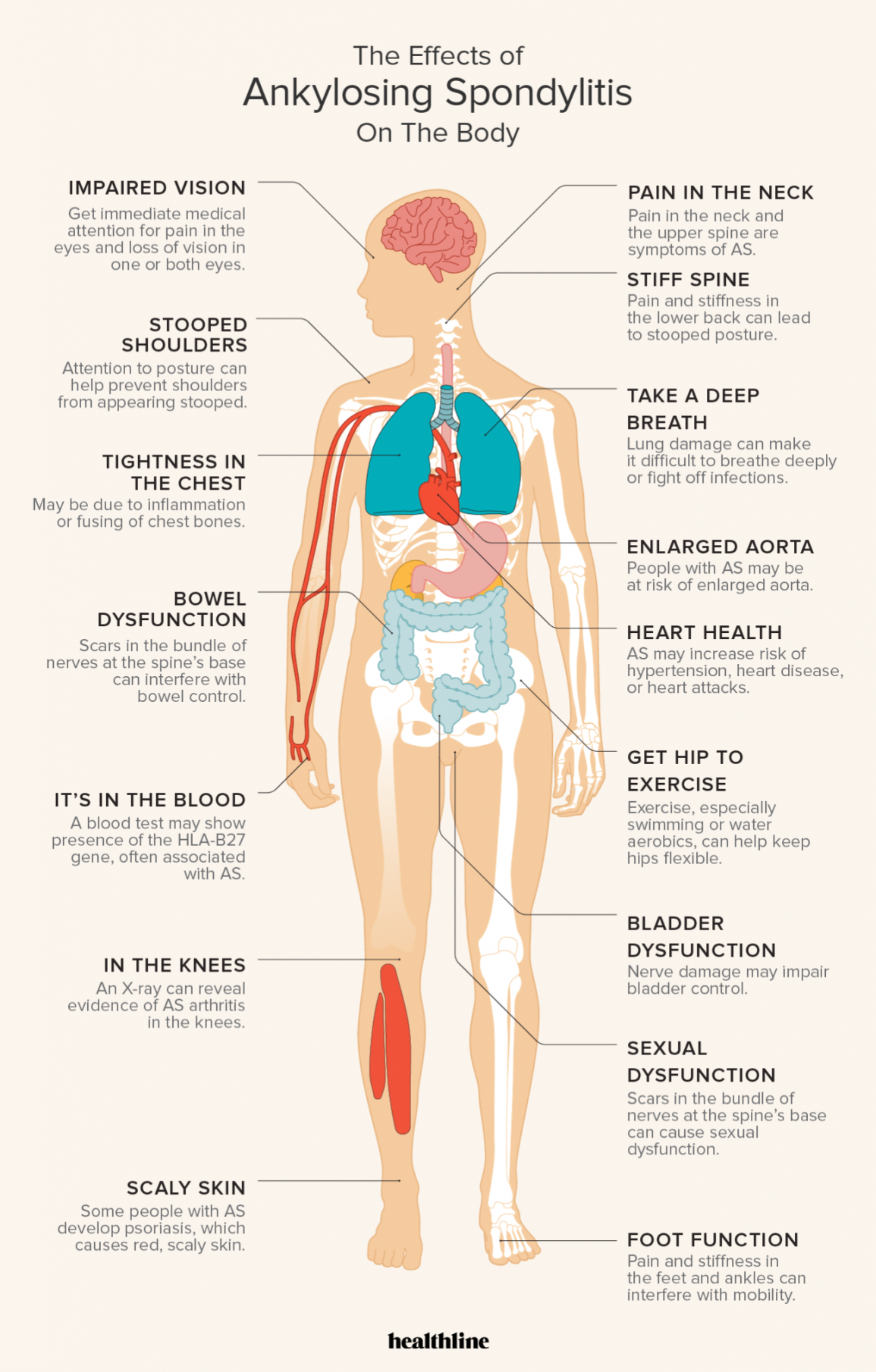
Chi soffre di Spondilite Anchilosante conosce bene i problemi legati al movimento delle braccia che, col progredire della malattia, diventano sempre più difficoltosi.
Una corretta Postura prevede il mantenimento delle braccia aderenti al corpo, in condizioni di rilassamento muscolare, per scongiurare il rischio di tensioni reattive all’ipercifosi della colonna vertebrale.
Il Ruolo della Rieducazione Posturale
Insieme al trattamento farmacologico, che viene prescritto nei momenti di maggiore dolore, la cura dei pazienti affetti da Spondilite Anchilosante è basata su Fisioterapia e Esercizi Posturali.
Con piccoli movimenti, studiati appositamente in base alle necessità dei singoli pazienti, si può ottenere il miglioramento dell’elasticità di muscoli e tendini, evitando allenamenti troppo intensivi, che risultano sempre controindicati.
La Rieducazione Posturale si esegue una o due volte alla settimana, mediante sedute attraverso cui il terapista cerca di migliorare non soltanto la funzionalità muscolare ma anche quella respiratoria, sfruttando la mobilizzazione passiva e lo stretching.
Questo approccio si è rivelato particolarmente efficace poiché non si concentra esclusivamente sui sintomi, ma sulle cause che li producono.
L’obiettivo da raggiungere è quello di allentare le tensioni muscolari e di offrire ai muscoli la loro lunghezza originale, ponendo il paziente in posizioni facilitanti ed esercitando una continua trazione delle estremità.
Questa Terapia Posturale è finalizzata a impedire le compensazioni che potrebbero limitare i risultati globali.
Il principale scopo della riabilitazione è quello di mantenere un allungamento prolungato della muscolatura interessata, per fare in modo che il muscolo non ritorni nella posizione iniziale (che è quella sbagliata).
Anche se queste tecniche sono abbastanza faticose per il paziente, la loro conclusione garantisce un importante sollievo al dolore, sia lungo la colonna vertebrale, sia nei distretti più distanti.
Gli Specializzati in Posturologia, di solito associano questi esercizi a massaggi decontratturanti, indispensabili per eliminare la tensione muscolo-tendinea che si sviluppa durante la terapia.
È chiaro, infatti, che un allungamento muscolare è un processo piuttosto impegnativo dal punto di vista energetico e motorio, per cui al termine della seduta il paziente potrebbe sviluppare sgradevoli contratture.
Un corretto approccio Posturale prevede quindi l’abbinamento tra stretching, allungamento e rilassamento dei muscoli, da cui deriva poi un equilibrato comportamento osteoarticolare.
Le articolazioni, che sono le principali responsabili delle funzioni motorie dello scheletro, vengono infatti supportate da muscoli e tendini, il cui inserimento è monitorato a sua volta dalle fibre nervose.
Proprio per questo motivo, i metodi Posturali si concentrano anche sul sistema nervoso centrale, e sulla componente neuro-muscolare periferica.
I pazienti affetti da Spondilite Anchilosante devono preventivare un periodo di tempo sufficiente per impostare programmi di Rieducazione Posturale efficaci e risolutivi, che di solito prevedono almeno 6-8 settimane.
Durante questa fase è consentito assumere antidolorifici di tipo FANS, per migliorare la resistenza e la reattività alla riabilitazione.

